Мепивакаин в стоматологии и при беременности
Мепивакаин (международное название Mepivacaine) – местный анестетик амидной группы, производный от ксилидина. Мепивакаин используется при инфильтрации для периферической трансторакальной анестезии и для симпатических, региональных и эпидуральных блокад нервов при хирургических и стоматологических процедурах. Он доступен в продаже с и без адреналина. По сравнению с лидокаином мепивакаин производит меньше вазодилатации и имеет более быстрое начало и более длительную продолжительность действия.
Содержание
Коммерчески известен как: мепивастезин (JEPHARM, Палестина), скандонест (Septodont, Франция), скандикаин, карбокаин (Caresteam Health, Inc., США).
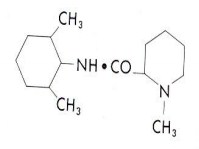
Химическая структура мепивакаина
Мепивакаин имеет более быстрое начало действия и более длительный срок, чем лидокаин. Продолжительность его действия составляет около 2 часов, он в два раза эффективнее прокаина. Используется для местной анестезии в стоматологии и спинальной анестезии. При концентрации 3% выпускается без вазоконстриктора, при 2% с вазоконстриктором, брендовое название левонордефрин, концентрация 1:20000. Анестетик рекомендуется использовать пациентам, которым противопоказаны анестетики с вазоконстриктором.
Мепивакаин в стоматологии
Местный анестетик используется в стоматологии для проведения следующих видов анестезии на нижней и верхней челюсти:
- Туберальная анестезия
- Мандибулярная анестезия
- Торусальная анестезия
- Инфраорбитальная анестезия
- Небная анестезия
Мепивакаин в стоматологии
Механизм действия
Как и все местные анестетики, мепивакаин вызывает обратимую блокировку нервной проводимости, уменьшая проницаемость нервной мембраны для ионов натрия (Na+). Это уменьшает скорость деполяризации мембраны, тем самым увеличивая порог электрической возбудимости. Блокирование влияет на все нервные волокна в следующей последовательности: автономный, сенсорный и моторный, с уменьшающимися эффектами в обратном порядке. Клинически, потеря функции нерва следует следующему порядку: боль, температура, осязание, проприоцепция и тонус скелетных мышц. Для того чтобы анестезия была эффективной, необходимо прямое проникновение в нервную мембрану, что достигается путем инъекции местного анестезирующего раствора подкожно, внутрикожно или подслизисто вокруг стволов нервов или ганглиев. Для мепивакаина степень моторной блокады зависит от концентрации и может быть суммирована следующим образом:
- 0,5% эффективен для блокирования мелких поверхностных нервов;
- 1% будет блокировать сенсорную и симпатическую проводимость, не влияя на работу двигательной системы;
- 1,5% обеспечат обширную и часто полную блокировку двигательной системы
- 2% обеспечат полную блокировку двигательной системы любой группой нервов.
Фармакокинетика
Cистемная абсорбция мепивакаина зависит от дозы, концентрации, пути введения, васкуляризации ткани и степени вазодилатации. Использование смесей, содержащих сосудосуживающие средства, будет противодействовать вазодилатации, продуцируемой мепивакаином. Это уменьшает скорость абсорбции, продлевает продолжительность действия и поддерживает гемостаз. Для стоматологической анестезии начало действия для верхней и нижней челюсти происходит через 0,5-2 минуты и 1-4 минуты, соответственно. Внутрипульпарная анестезия сохраняется в течение 10-17 минут, а анестезия мягких тканей длится около 60-100 минут после введения дозы для взрослого человека. При проведении эпидурального метода обезболивания мепивакаин имеет действие 7-15 минут и продолжительность приблизительно 115-150 минут.
Мепивакаин пересекает плаценту пассивной диффузией и распределяется по всем тканям с высокой концентрацией в хорошо перфузированных органах, таких как печень, легкие, сердце и мозг. Мепивакаин подвергается быстрому метаболизму в печени и дезактивации посредством гидроксилирования и N-деметилирования. У взрослых было обнаружено три неактивных метаболита: два – фенолы, которые выделяются как глюкуронидные конъюгаты, а один представляет собой 2′, 6′-пиклоксидин. Примерно 50% мепивакаина выводится в желчь в виде метаболитов, которые вводят энтерогепатическую циркуляцию и впоследствии выделяются. Только 5-10% мепивакаина выводится без изменений в моче. Некоторый метаболизм может возникать в легких.
Новорожденные могут иметь ограниченную способность к метаболизму мепивакаина, но они способны устранить немодифицированный препарат. Период полувыведения от 1,9 до 3,2 часа – мепивакаин у взрослых и 8,7-9 часов у новорожденных.
Местные анестетики сложноэфирной группы метаболизируются в плазме ферментной псевдохолинэстеразой, а одним из основных метаболитов является парааминобензойная кислота, которая, по-видимому, ответственна за аллергические реакции. Анестетики амидной группы метаболизируются в печени и не образуют парааминобензойную кислоту.
Показания к использованию
Для блока шейного нерва, блокады плечевого сплетения, блокады межреберного нерва. Взрослым: 5-40 мл 1%-ного раствора (50-400 мг) или 5-20 мл 2%-ного раствора (100-400 мг). Увеличение дозы не следует проводить чаще, чем каждый 90 минут.
Для анестезии периферических нервов и купирования сильной боли. Взрослым: 1-5 мл 1-2%-ного раствора (10-100 мг) или 1,8 мл 3%-ного раствора (54 мг). Увеличение дозы не следует проводить чаще, чем каждый 90 минут.
Для стоматологической анестезии путем инфильтрации. Взрослым: 1,8 мл 3%-ного раствора (54 мг). Инфильтрацию следует проводить медленно с частыми устремлениями. У взрослых 9 мл (270 мг) 3%-ного раствора, как правило, достаточно для обеспечения местной анестезии для всей полости рта. Общая доза не должна превышать 400 мг. Инкрементальные дозы не следует вводить чаще, чем каждые 90 минут.
Дети: 1,8 мл 3%-ного раствора (54 мг). Инфильтрацию следует проводить медленно с частыми устремлениями. Максимальная доза не должна превышать 9 мл (270 мг) 3% раствора. Максимальная доза может быть рассчитана по следующей формуле, основанной на правиле Кларка: Максимальная доза (мг) = масса (в фунтах) / 150 х 400 мг. 1 фунт = 0,45 киллограмма.
Доза местных анестетиков отличается с помощью анестезирующей процедуры, анестезируемой области, васкуляризацией тканей и количеством блокированных нервов, интенсивностью блокады, требуемой степенью расслабления мышц, желательной продолжительность анестезии, индивидуальными показаниями и физическим состоянием пациента.
Мепивакаин преимущественно метаболизируется в печени. Более низкие дозы введения мепивакаина могут потребоваться для пациентов с печеночной дисфункцией из-за длительных эффектов и системного накопления. Конкретные рекомендации по дозированию недоступны.
Противопоказания к применению
Местные анестетики должны назначаться только врачом, прошедшим изучение диагностики и лечения токсичности обезболивающих препаратов, и купирования серьезных чрезвычайных ситуаций, которые могут возникнуть в результате введения регионального анестетика. Перед началом введения препарата необходимо гарантировать немедленную доступность кислорода, оборудования для сердечно-легочной реанимации, соответствующих препаратов, вспомогательного персонала для лечения токсических реакций или чрезвычайных ситуаций. Любая задержка в правильном оказании неотложной помощи может привести к развитию ацидоза, остановке сердца и, возможно, смерти.
Следует избегать внутривенного или внутриартериального введения мепивакаина. Принудительное внутривенное или внутриартериальное введение может вызвать остановку сердца и потребует длительной реанимации. Чтобы избежать внутрисосудистого введения мепивакаина во время местных анестезирующих процедур, аспирация должна выполняться до введения местного анестетика и после замены иглы. Во время эпидурального введения сначала следует вводить контрольную дозу, следует контролировать состояние ЦНС пациента и сердечно-сосудистую токсичность, а также признаки случайного интратекального введения.
При анестезии головы и шеи, включая офтальмологическую и стоматологическую анестезию, небольшие дозы местных анестетиков могут вызывать побочные реакции, подобные системной токсичности, наблюдаемой при случайных внутрисосудистых инъекциях более высоких доз.
Когда местные анестетики используются для ретробульбарной блокады при офтальмологической хирургии, отсутствие чувствительности роговицы не следует воспринимать в качестве основы для определения того, готов ли пациент к операции. Отсутствие чувствительности роговицы обычно предшествует клинически приемлемой акинезии внешних глазных мышц.
Инъекции эпидуральной и нервной анестезии мепивакаина противопоказаны пациентам со следующими характеристиками: инфекция или воспаление в месте инъекции, бактериемия, аномалии тромбоцитов, тромбоцитопения <100 000 / мм3, увеличение времени свертывания крови, неконтролируемая коагулопатия и терапия антикоагулянтами. Поясничную анестезию и каудальную анестезию следует использовать с особой осторожностью у пациентов с неврологическими заболеваниями, деформациями позвоночника, сепсисом или тяжелой гипертонией.
Местные анестетики следует использовать с осторожностью у пациентов с гипотонией, гиповолемией или обезвоживанием, миастенией, шоком или сердечными заболеваниями. Пациенты с нарушенной функцией сердца, особенно AV-блок, могут быть менее способны компенсировать функциональные изменения, связанные с длительной AV-проводимостью (продление интервала QT), вызванные местными анестетиками.
Мепивакаин противопоказан пациентам с известной гиперчувствительностью к местным анестетикам амидного типа. Пожилые пациенты, особенно те, которые получают лечение гипертонии, могут подвергаться большему риску гипотензивных эффектов мепивакаина.
Для оценки канцерогенного и мутагенного потенциала в условиях фертильности не проводилось долгосрочных исследований на животных. По данным человека нет данных, свидетельствующих о том, что мепивакаин является мутагенным или канцерогенным.
- Противопоказан пациентам с гиперчувствительностью к местным анестетикам группы амидов или любому другому компоненту формулы препарата
- Серьезные нарушения печени: цирроз, порфириновая болезнь. Пациенты, получающие эти блоки, должны тщательно контролировать свои вентиляторные и кровеносные системы, и рекомендуемые дозы не должны превышаться у этих пациентов.
- Пациентам с миастениями
Общие меры предосторожности
- Пациенты, находящиеся под воздействием анестезии, должны откладывать прием пищи до полного восстановления чувствительности губ, щек и языка
- В педиатрических, пожилых и больных с недостаточностью питания доза анестетика должна быть уменьшена
Пациентам с эпилепсией запрещены высокие дозы препарата - Будьте предельно осторожны у пациентов с заболеваниями печени из-за метаболизма печенью амидов – это может спровоцировать развитие анемии
- При использовании любого типа местного анестетика кислородное оборудование и реанимационные препараты должны быть доступны для немедленного использования.
- Следует избегать инъекции в набухшую или зараженную область, поскольку она может изменить рН и, таким образом, изменить эффект анестетика.
Мепивакаин при беременности и лактации
Мепивакаин при беременности
Существует значительный перенос мепивакаина через плаценту матери, а соотношение между концентрацией препарата в плоде и материнскими концентрациями составляет около 0,7. Хотя новорожденные имеют очень ограниченную способность метаболизировать мепивакаин, похоже, они способны устранить этот препарат. Безопасность использования мепивакаина гидрохлорида для грудного вскармливания неизвестна. Лекарство следует назначать с осторожностью!
Мепивакаин быстро пересекает плаценту, и при использовании в эпидуральной, парацервикальной, каудальной или пудендальной анестезии может вызвать токсичность для матери, плода или новорожденного. Мепивакаин следует использовать с осторожностью у женщин, которые кормят грудью, так как неизвестно, выводится ли мепивакаин с молоком.
Побочные реакции
Как и все местные анестетики, мепивакаин может вызывать значительную ЦНС и сердечно-сосудистую токсичность, особенно когда достигаются высокие концентрации сыворотки. Токсичность ЦНС происходит в более низких дозах и при более низких концентрациях в плазме, чем те, которые связаны с сердечной токсичностью. Токсичность, вызванная ЦНС, обычно проявляется с симптомами стимуляции, такими как беспокойство, тревога, нервозность, дезориентация, спутанность сознания, головокружение, помутнение зрения, тошнота/рвота, тремор и судороги. Впоследствии могут проявляться депрессивные симптомы, включая сонливость, бессознательное состояние и угнетение дыхания (что может привести к остановке дыхания).
У некоторых пациентов симптомы токсичности ЦНС могут быть мягкими и кратковременными. Приступы можно лечить внутривенными внутривенными бензодиазепинами, хотя это следует делать с осторожностью, поскольку эти агенты также являются депрессантами ЦНС.
Сердечные эффекты местных анестетиков обусловлены интерференцией проводимости в миокарде. Сердечные эффекты наблюдаются в очень высоких дозах и обычно возникают после наступления токсичности ЦНС. Неблагоприятные сердечно-сосудистые эффекты, вызванные мепивакаином, включают миокардиальную депрессию, AV-блок, удлинение PR, удлинение интервала QT, фибрилляцию предсердий, синусовую брадикардию, сердечные аритмии, гипотонию, сердечно-сосудистый коллапс и остановку сердца.
Припадки матери и сердечно-сосудистый коллапс могут возникать после парацервикальной блокады на ранних сроках беременности (например, анестезии для избирательного (селективного) аборта) из-за быстрой системной абсорбции.
Сердечно-сосудистые побочные эффекты от введения мепивакаина следует лечить с помощью общих физиологических мер поддержки, таких как кислород, вспомогательная вентиляция и внутривенные жидкости.
На месте инъекции может быть ощущение жжения. Предварительно существующее воспаление или инфекция увеличивает риск развития серьезных побочных эффектов кожи. Пациентов следует контролировать, чтобы обнаружить реакцию в месте инъекции.
Аллергические реакции характеризуются сыпью, крапивницами, отеками, зудом и анафилактическими реакциями. Аллергические реакции на анестетики могут возникать в результате чувствительности к местной анестезии или метипабена, которые используются в качестве консерванта в некоторых препаратах.
Во время каудального или поясничной эпидуральной блокады нервов может произойти случайное проникновение в субарахноидальное пространство.
Во время родовспоможения местные анестетики могут вызывать различную степень токсичности у матери, плода и новорожденных. Потенциал токсичности связан с выполняемой процедурой, типом и количеством используемого лекарственного средства и методикой введения. Частота сердечных сокращений плода будет постоянно контролироваться, потому что может возникать брадикардия плода, которая может быть связана с атерозом плода. Материнская гипотензия может быть результатом региональной анестезии, которая может облегчить эту проблему.
Несмотря на то, что анестетик не влияет на способность к вождению транспортного средства, стоматолог должен решить, когда пациент может управлять машиной.
